La
transnacional farmacéutica Novartis (Nuevas Artes) descubre la cura transgénica de la leucemia pediátrica linfoblástica aguda de precursores B
resistente a los abordajes convencionales







Nota del
autor del blog: Sus acciones han subido casi más de 10 % desde mediados de
octubre ver el
La
terapia que liberó a Emma de la leucemia cosecha nuevos éxitos
http://elpais.com/elpais/2014/12/05/ciencia/1417795306_086876.html
El tratamiento se ensayó en 2012 con
una niña estadounidense que sigue sana
Consiste en manipular el ADN de
células inmunitarias para que combatan el tumor
Un nuevo trabajo con 39 menores
refuerza las esperanzas puestas en esta técnica
Células inmunitarias alteradas vencen
la leucemia
JAIME
PRATS
Valencia
5
DIC 2014 - 17:01 CET8
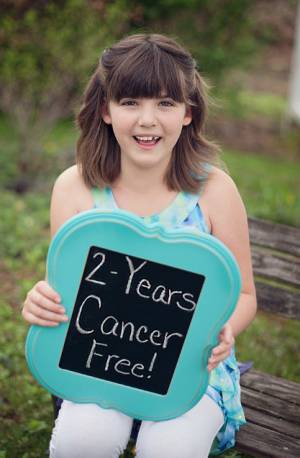
La niña
Emily 'Emma' Whitehead celebra dos años sin cáncer. / EMILYWHITEHEAD.COM
Emma
Whitehead, de nueve
años, abrió el camino.
Tras dos
recaídas de la leucemia que padecía, sus médicos no vieron más salida que
experimentar con una revolucionaria y arriesgada técnica que consiste en educar
mediante terapia genética a las células inmunitarias
para que ataquen a las células malignas. Era el último cartucho que les quedaba
para combatir el cáncer resistente que sufría.
Sucedió
en 2012. Dos años más tarde, no hay rastro del cáncer en su cuerpo.
Y la
estrategia que, de momento, le ha salvado la vida (hay que esperar cinco años
para considerar a un enfermo oficialmente curado) sigue quemando etapas de
forma satisfactoria en el trayecto que puede convertir el tratamiento en una
solución para otros niños, y adultos, en
su situación.
Los últimos
resultados sobre la terapia que curó a Emma se han presentado este viernes en
el encuentro que celebra la Sociedad Americana de
Hematología en San Francisco.
El mismo
enfoque se ha empleado con otros 39 niños en su misma situación: leucemia linfoblástica aguda de precursores B resistente a
los abordajes convencionales (quimioterapia o, en algunos casos,
trasplante de médula).
De los 39
enfermos tratados por un grupo de médicos de la Universidad
de Pensilvania dirigidos por el oncólogo infantil Stephan Grupp, 36 (el 92%) mostraron una respuesta completa al mes
del tratamiento y, de ellos, 25 (69%)
permanecieron a salvo de recaídas durante los seis meses siguientes.
“Son
resultados muy buenos, no perdamos de vista que son niños que no tienen ninguna
oltra alternativa terapéutica y la enfermedad que tienen es mortal”, destaca Manuel Ramírez, especialista en oncología pediátrica del
Hospital Niño Jesús de Madrid.
El hecho de
que el resultado más espectacular (un 92% de respuesta inmediata) se mida al
mes del tratamiento puede parecer un plazo demasiado corto como para extraer
conclusiones.
Pero no lo
es tanto. “Sabemos que la respuesta inicial rápida al tratamiento con
quimioterapia es un indicador que puede significar una buena respuesta del
paciente a largo plazo ” explica Ramírez, por lo que es una referencia que se
emplea frecuentemente como un factor orientativo del pronóstico. En todo caso,
el trabajo describe que no todas estas respuestas positivas son permanentes:
hubo diez recaídas, de estos pacientes, cinco murieron.
En vista de
lo prometedora que se presenta la terapia, aún experimental, Grupp ya ha anunciado su intención de desarrollar un
ensayo clínico más ambicioso para seguir evaluando la seguridad y la eficacia
del tratamiento. El fármaco que se emplea es un glóbulo
blanco (o leucocito) modificado genéticamente (bautizado como CTL019, del que
Novartis tiene los derechos). En julio,
la agencia estadounidense del medicamento (FDA) ya
concedió al CTL019 la consideración de terapia de gran avance (breakthrough
therapy), lo que agiliza su posible aprobación.
Nota del autor del blog: Las acciones de Novatis
subieron de 85 a 95 según el grafico https://es.finance.yahoo.com/echarts?s=NVS
La
leucemia linfoblástica aguda tipo B es el cáncer más frecuente entre la
población infantil, con entre el 20 y el 25% de los casos.
De ellos, el 80% se curan y el 20%
son resistentes a los tratamientos actuales.
A este
último grupo se destina la terapia experimental que consiste en reprogramar la
respuesta inmunitaria, un enfoque que está consiguiendo importantes avances en
oncología. En este caso, con la particularidad de que se combina también con la
terapia genética.
MÁS INFORMACIÓN
La terapia génica sale del túnel
La terapia genética logra un gran
avance en la lucha contra la leucemia
El propio cuerpo como autodefensa
La inmunoterapia contra el cáncer
amplía su campo de acción
El problema
de estos pacientes es que tienen alterada la capacidad de generar linfocitos B (un tipo de glóbulos blancos,
células del sistema inmune) sanos. En su
desarrollo, los precursores de estas células en lugar de madurar adecuadamente
se convierten mayoritariamente en células tumorales.
Esta
estrategia novedosa enseña al sistema inmunitario a atacar a estas células inmaduras (los linfoblastos B) alteradas.
En concreto,
educa a las células T, otro tipo de glóbulo
blanco, a combatirlas.
El primer
paso del proceso consiste en extraer las células T del
cuerpo, para lo que se usa un equipo que filtra la sangre. Tras el
cribado, se recurre a técnicas de ingeniería genética
para manipular las células T seleccionadas e introducir nuevas instrucciones en
su ADN (a través de un virus desactivado) para que reconozcan y ataquen una
proteína (DC19) que se encuentra en la superficie de los linfoblastos B.
De esta
forma, al ser reintroducidos en el torrente sanguíneo, las nuevas células T proliferan y eliminan a las células enfermas.
“Nuestros
resultados indican que estas células cazadoras diseñadas por ingeniería
genética crecen en los pacientes y ofrecen unas tasas de respuesta muy elevadas
que persisten en los pacientes”, comenta Grupp.
Nota del autor del blog: Mas o menos
una celula B es como un acorazado y una célula T es mas pequeño como un destructor. ¿vio Batalla Naval ?
La técnica
está recorriendo aún sus primeros pasos. No todos los pacientes responden por
igual. Además, presenta distintos efectos adversos. Las
células T reforzadas también atacan a los linfocitos B sanos (que comparten la misma proteína contra la que
actúan las células T), que son necesarios para el correcto funcionamiento de
las defensas.
Por ello,
los pacientes necesitan que se les administre periódicamente
inmunoglobulina para combatir la pérdida de los linfocitos B sanos. Además,
la destrucción de células tumorales provoca otra reacción adversa (el llamado síndrome de liberación de citocinas) que
debe de controlarse con medicación.
Pero pese a
todo ello, como insiste Manuel Ramírez, no existe otra opción para los
pacientes con leucemias resistentes.
No hay comentarios:
Publicar un comentario